Аддитивные технологии в травматологии и ортопедии — настоящее будущее?.. Показания, возможности, перспективы
Custom-made — изделия, созданные с помощью аддитивных технологий и применяемые в травматологии и ортопедии, представляют собой «удобные» высокотехнологичные имплантаты. Их отличительная черта — индивидуальный форм-фактор, и в большинстве случаев они являются последней «оптимистичной опцией», когда возможности известных методов лечения уже исчерпаны.
В последние десятилетия аддитивные технологии стали одними из самых востребованных в мире, им удалось затронуть буквально все сферы нашей деятельности и изменить жизни миллионов людей, но еще совсем недавно вопрос их практического применения был предметом спора. Сегодня трехмерная печать включена в перечень основного инструментария «четвертой промышленной революции», переход к которой на последнем экономическом форуме в Давосе был признан свершившимся фактом [1].
Аддитивные технологии (Additive Fabrication — AF), или технологии послойного синтеза, — это изготовление изделия путем «добавления» (additive) материала в отличие от традиционных технологий механообработки, в основе которых лежит принцип «вычитания» («лишнего») материала из заготовки. Аддитивные технологии предполагают формирование детали путем последовательного «наращивания» материала слой за слоем. Они позволяют на порядок ускорить научно-исследовательские разработки и изготовление опытных образцов, а в некоторых случаях — и производить готовую продукцию, когда нужна высокая точность деталей и/или важно уменьшить вес изделия. Аддитивные технологии имеют огромный потенциал в деле снижения энергетических затрат на создание самых разнообразных видов продукции [1].
Считается, что родоначальником 3D-принтинга являются США. Именно американский инженер Чарльз Халл, основатель компании 3D Systems, в 1986 году собрал первый в мире стереолитографический 3D-принтер (метод SLA-печати), благодаря чему появилась возможность практического применения технологии (ее опробовали в оборонной сфере). Приблизительно в то же время Скотт Крамп, позже основавший компанию Stratasys, выпустил аппарат послойного наплавления (FDM-печать) [1]. В настоящее время с помощью аддитивных технологий упрощают производственные процессы в энергомашиностроении, приборостроении, авиационной промышленности, космической индустрии — именно там есть потребность в изделиях сложной геометрии и возник интерес к выращиванию металлических деталей.
ИНДИВИДУАЛЬНЫЕ ИМПЛАНТАТЫ
Одной из важных сфер использования аддитивных технологий в последние несколько лет становится и медицина. В травматологии и ортопедии эти уникальные разработки имеют свою «непростую» историю и области применения.
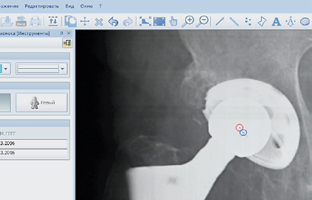
Как известно, возможности и достижения в медицине напрямую зависят от степени развития других отраслей знаний. Так, благодаря стремительному развитию материаловедения, технологий производства, инженерии появилась возможность в разы увеличить количество высокотехнологичных видов оперативных вмешательств в травматологии и ортопедии, в частности операций эндопротезирования крупных суставов. Однако стремительное тиражирование метода и несовершенство имплантируемых конструкций, особенно критичное для молодых пациентов с высокой степенью активности, что подтверждают наши исследования по измерению степени линейного износа полиэтиленового вкладыша с помощью программы mediCad, привело к резкому увеличению числа ревизионных операций [4] (рис. 1).
 A |
 B |
Рис .1 Определение степени износа полиэтиленового вкладыша (программа mediCad):
А — определение центра ротации головки относительно ВК по Rg после операции;
В — определение центра ротации головки относительно ВК по Rg через 10 лет после операции и расчет степени линейного износа полиэтилена
В ряде случаев в результате таких операций формируются тяжелые изменения костной ткани, затрудняющие или делающие невозможным установку стандартного имплантата.
В этих ситуациях «идеальное» на современном уровне развития технологий решение — индивидуальные имплантаты, изготовленные путем аддитивных технологий, которые могут с большой долей оптимизма считаться новой перспективной «опцией» при тяжелых костных дефектах и/или сильно скомпрометированной в биологическом отношении костной ткани.
По данным иностранных производителей, за последние 9 лет в мировой ортопедии имеет место экспоненциальный рост использования таких 3D-печатаемых имплантатов [11].
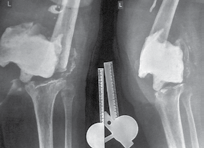
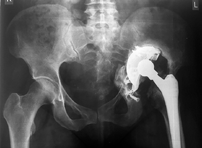
В России первая операция по имплантации индивидуального вертлужного компонента, изготовленного с помощью аддитивных технологий в сотрудничестве с Санкт-Петербургским политехническим университетом Петра Великого, успешно проведена 7 октября 2015 года в ФГБУ РНИИТО им. Р. Р. Вредена (рис. 2, 3).
 |
 |
Рис. 2 Изготовленная из сплава титана ВТ6 индивидуальная ацетабулярная система
 |
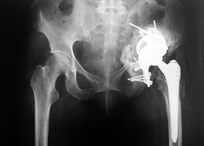 |
Рис. 3 Рентгенограммы пациента:
А — до проведения ревизионного эндопротезирования с имплантацией индивидуальной системы;
Б — контрольные рентгенограммы после имплантации
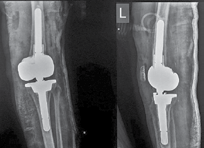
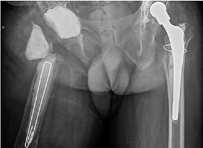
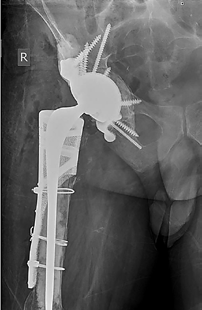
В настоящее время в рамках клинической апробации в клинике института Р. Р. Вредена совместно с биоинженерами «ИТК Эндопринт» (Москва), «3Д медицинские системы» (Новосибирск), «Остеомед» (Москва) разработано и имплантировано 95 индивидуальных конструкций в ходе ревизионного эндопротезирования тазобедренного сустава для замещения дефектов не только вертлужной впадины, но и проксимального отдела бедренной кости, а также мыщелков бедра и большеберцовой кости при ревизии коленного сустава (рис. 4, 5, 6).
 A |
 B |
 C |
Рис. 4
Рентгенограммы (А, В) и индивидуальный имплантат (С) у пациента А. со спейсером правого тазобедренного сустава и выраженным дефицитом костной ткани проксимального отдела бедра
 A |
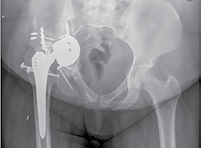 B |
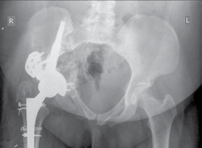 C |
Рис. 5
Рентгенограммы (А, В) и индивидуальный имплантат (С) у пациента Д. с нестабильностью вертлужного компонента и выраженным дефицитом костной ткани
|
|
 C |
Рис. 6
Рентгенограммы (А, В) и индивидуальный имплантат (С) у пациента С. с разрушенным спейсером коленного сустава и выраженным дефицитом костной ткани мыщелков бедра
ПОКАЗАНИЯ, ОСОБЕННОСТИ ПЛАНИРОВАНИЯ И «СЕКРЕТЫ» РАЗРАБОТКИ ИМПЛАНТАТОВ
Показаниями к использованию индивидуальных конструкций при ревизионном эндопротезировании можно считать предшествующие неуспешные ревизии, большие отграниченные дефекты с вероятным нарушением целостности тазового кольца, достоверное нарушение целостности тазового кольца и сложные случаи повторного эндопротезирования как тазобедренного, так и коленного суставов, при которых вследствие дефицита костной ткани затруднительно применение других вариантов стандартных конструкций [6].
Использование наиболее конструктивно сложного из индивидуальных имплантатов — трехфланцевого вертлужного компонента — особенно актуально при нарушении целостности тазового кольца, поскольку он обеспечивает как точную, так и стабильную реконструкцию анатомии вертлужной впадины, пластику дефектов, восстановление биомеханики ТБС и адекватный контакт со здоровой костью [11].
При планировании применения индивидуальных имплантатов основные сложности связаны с восстановлением вертлужного компонента при возможном нарушении тазового кольца. Производители индивидуальных имплантатов, как правило, рекомендуют определенный протокол выполнения КТ для таких случаев: подготовка и разработка индивидуальных трехфланцевых компонентов начинается с тонкосрезных КТ-срезов с шагом в 0,5–1 мм, которые отправляются в лабораторию 3D-моделирования, где при помощи компьютерной реконструкции создается трехмерная модель таза в масштабе 1:1 (рис. 7) [2, 3].
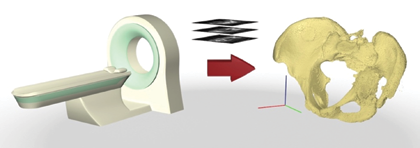
Рис. 7 Схема получения трехмерной реконструкции таза
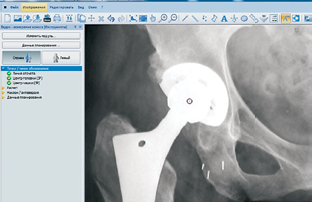
Когда виртуальная (и в некоторых случаях напечатанная) модель половины таза с дефектом готова, окончательное решение о возможности применения индивидуального имплантата остается за хирургом, который вместе с биоинженером создает эскиз имплантата (рис. 8).
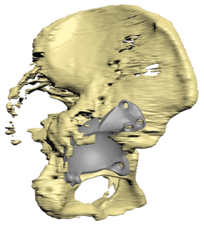
Рис.8
Планирование индивидуального вертлужного имплантата у пациентки И. с нарушением целостности тазового кольца После утверждения конструктивного решения имплантата производится его окончательный вариант в металле путем печати из титанового порошка на трехмерном принтере.
Разработанный имплантат может быть адаптирован к различным поверхностям в зависимости от специфических механических и биологических проблем, для которых он изначально создавался. Например, пористая поверхность может быть построена для обеспечения биоинтеграции кости, в то время как покрытие серебром может снизить риск инфекционных осложнений [5]. Полировка поверхности может снижать возможное раздражение мягких тканей. Солидные части фланцев формируются для обеспечения надежной фиксации конструкции винтами, при этом являясь единым целым с печатаемой ацетабулярной впадиной. Спроектированные отверстия конструкции, направленные точно по костной ткани, могут обеспечивать большую эффективность использования и фиксации к имеющейся кости [10].
ЭКОНОМИЧЕСКАЯ ЭФФЕКТИВНОСТЬ ПРИМЕНЕНИЯ ИНДИВИДУАЛЬНЫХ ИМПЛАНТАТОВ
Потенциальными преимуществами использования custom-made имплантатов можно считать уменьшение времени операции и косвенно снижение уровня осложнений. Однако, по оценке DeBoer D. K., итоговая стоимость компьютерной томографии, моделирования и производства имплантата может быть даже больше, чем стоимость самой операции. К примеру, по данным некоторых авторов, цена трехфланцевого ацетабулярного компонента в 2006 году составляла около $8500. Такая высокая цена может быть оправданна только улучшением клинических результатов [7]. По данным источников финансовой сети Национальной системы здравоохранения Великобритании, стоимость индивидуальных имплантатов MOBELIFE составляет примерно £13,000, OSSIS — £11,000, а TMT Cup-Cage конструкции с аугментами для аналогичных случаев — £7,000 [11]. Очевидно, что начальная стоимость индивидуальных имплантатов может быть существенно дороже альтернативы из трабекулярного металла. Таким образом, прямая стоимость индивидуальных вертлужных конструкций колеблется от сопоставимой с аналогичными альтернативными решениями до превышающей их на 36–46% [2]. Однако такое сравнение не учитывает влияние метода на исходный результат и степень улучшения качества жизни пациентов. Без учета результатов анализа «стоимость-полезность», который на сегодня в публикациях отсутствует, делать какие-либо выводы относительно экономической эффективности метода преждевременно.
ИНДИВИДУАЛЬНЫЕ ИМПЛАНТАТЫ — «ИДЕАЛЬНАЯ» АЛЬТЕРНАТИВА БЕЗВЫХОДНЫМ СИТУАЦИЯМ?
В мета-анализе европейских авторов при сравнении с альтернативными вариантами лечения индивидуальные компоненты демонстрируют почти вдвое больший уровень ревизий в отличие от антипротрузионных конструкций без или с костной пластикой, гигантских чашек и конструкций из трабекулярного металла [9].
Очевидно, что индивидуальные имплантаты в настоящее время пока не стали панацеей при тяжелых ацетабулярных дефектах, однако причин опубликованных результатов может быть несколько: к индивидуальным конструкциям хирурги обращаются в тех случаях, когда имеющиеся варианты реконструкции выполнить не представляется возможным. Во-вторых, полученные на сегодня долгосрочные результаты лечения частично относятся к первым поколениям индивидуальных имплантатов, в которых возможность биоинтеграции реализована не в полной мере в отличие от конструкций из трабекулярного металла и типовых вертлужных компонентов. В-третьих, в имеющихся публикациях сложно оценить однородность пролеченных дефектов. Кроме того, учитывая, что почти все серии составляют несколько десятков пациентов и являются первым опытом в руках хирургов, можно предполагать, что процент осложнений связан с внедрением новых имплантатов с отличающейся техникой установки и с тем, что каждый случай может значительно отличаться от предыдущего [8].
ЗАКЛЮЧЕНИЕ
В настоящее время стоимость индивидуальных конструкций достаточно высока, но сравнима со стоимостью современных ревизионных систем из материалов повышенной пористости, применяемых при аналогичных тяжелых дефектах. По мере совершенствования технологий производства и роста потребности в индивидуальных имплантатах их доступность будет возрастать.
Базовые условия длительного хорошего результата, как и для других бесцементных имплантов, — возможность стабильной фиксации, биоинтеграция и восстановление благоприятных биомеханических параметров. В связи с этим для наиболее эффективной оценки и применения индивидуальных конструкций актуальны вопросы выработки более четких показаний к их использованию с учетом дискретной величины площади возможного контакта с костью и геометрии дефекта, допустимых смещений центра ротации, минимально достаточной площади контакта и толщины стенок имплантата, обеспечивающих стабильность конструкции, а также определения возможностей остеоинтеграции как самой конструкции, так и методов восстановления костной ткани в области дефекта, обеспечивающих вторичную биологическую стабилизацию и долгосрочный результат. Индивидуальные конструкции представляют собой «удобные» высокотехнологичные имплантаты. Их отличительная черта — индивидуальный форм-фактор, и в большинстве случаев они являются последней «оптимистичной опцией», когда возможности известных методов лечения уже исчерпаны.
Базовые условия длительного хорошего результата — возможность стабильной фиксации, биоинтеграция и восстановление благоприятных биомеханических параметров.