Аддитивные технологии в травматологии и ортопедии: настоящее и будущее
Аддитивные технологии представляют собой технологии послойного наращивания и синтеза объектов. В травматологии и ортопедии они внедряются по различным направлениям — от создания моделей для предоперационного планирования до печати индивидуальных ортезов, инструментов и имплантатов для замещения костных и суставных дефектов. Уже существуют работы о биопечати костной и хрящевой тканей, и скоро наступит время, когда мы сможем создавать из клеток реципиента ткани и органы, доступные для клинического применения, что, вне всякого сомнения, произведет революцию в травматологии и ортопедии.
В начале 1980-х годов стали разрабатываться способы создания деталей не за счет удаления материала, а, напротив, посредством последовательного наращивания материала температурным, клеевым или иными способами. Родоначальником данных технологий считается американский исследователь Charles W. Hall, который в 1984 году предложил технологию создания реальных 3D-объектов на основании цифровых данных.
В 1986 году он получил патент на свое изобретение и назвал данную технологию «стереолитографией» (stereolytography, или SLA). После получения патента Чарльз Хулл основал компанию 3D Systems и разработал первый промышленный станок для 3D-печати. В 1987 году Carl Deсkard и Joe Beaman в Техасском университете разработали и запатентовали технологию селективного лазерного спекания (Selective Laser Sintering, или SLS).
В том же году Cubital Company в Израиле разработала Solid Ground Curing technology (SGC). В 1995 году в Массачусетском университете был впервые предложен термин «3D-печать».
По данным Wohlers Anuual Report от 2014 года, 3D-печать в медицине занимала третье место после производства товаров повседневного применения и автомобильной промышленности и составляла 16% от всей 3D-печати в мире. В течение последних лет в России происходит активное внедрение аддитивных технологий в медицине. В 2015 году была выполнена первая в России операция по эндопротезированию тазобедренного сустава с применением индивидуального ацетабулярного компонента, напечатанного на 3D-принтере. В 2016 году была зарегистрирована Ассоциация специалистов по 3D-печати в медицине, которая объединяет опыт ведущих российских и зарубежных специалистов, занимающихся данной проблемой.
 |
 |
 |
Рукин Ярослав Алексеевич
к. м. н., доцент кафедры травматологии, ортопедии и хирургии катастроф ФГБОУ ВО Первый МГМУ им. И. М. Сеченова, Москва |
Мурылев Валерий Юрьевич
д. м. н., профессор кафедры травматологии, ортопедии и хирургии катастроф ФГБОУ ВО Первый МГМУ им. И. М. Сеченова, Москва |
Лычагин Алексей Владимирович
д. м. н., профессор, заведующий кафедрой травматологии, ортопедии и хирургии катастроф ФГБОУ ВО Первый МГМУ им. И. М. Сеченова, Москва |
Термин «аддитивное производство» вобрал в себя множество различных технологий. В медицинской практике наиболее применимы следующие:
- Fused Deposition Modelling (FDM) — технология послойного наложения расплавленной нити. Построение объекта идет за счет расплавления нити пластика, которая через экструдер подается на рабочую поверхность. C помощью FDM можно печатать индивидуальные модели органов для лучшей визуализации и более точного планирования хирургического вмешательства.
- Color Jet Printing (CJP) — технология послойного склеивания и окрашивания композитного порошка на основе гипса или пластика, с помощью которой можно создавать разноцветные анатомические модели в очень высоком разрешении.
- Poly Jet — технология послойного нанесения жидких фотополимерных материалов с послойным отверждением ультрафиолетовой лампой, с помощью которой можно с высокой точностью создавать индивидуальные инструменты и направители для операций.
- Selective Laser Sintering (SLS) — селективное лазерное спекание основано на спекании порошковых материалов с помощью луча лазера. С помощью данной технологии из металлических порошков можно создавать индивидуальные имплантаты для замещения дефектов костной ткани.
- Stereolithography (SLA) — стереолитография. Эта технология 3D-печати, основанная на послойном отверждении жидкого материала под действием луча лазера, также может быть использована для создания точных анатомических 3D-моделей.
В травматологии и ортопедии аддитивные технологии внедряются по следующим основным направлениям:
- Создание моделей костей для предоперационного планирования.
- Печать специализированных индивидуальных инструментов и направителей.
- Печать индивидуальных имплантатов для замещения костных и суставных дефектов.
- Печать индивидуальных ортезов и ортопедических стелек, максимально точно соответствующих индивидуальной анатомии пациента.
- Биопечать — печать костной и хрящевой ткани.
Аддитивные технологии в медицине могут быть реализованы только при эффективном сотрудничестве врача и инженера. Врач определяет задачи, а команда инженеров с помощью современного программного обеспечения и 3D-принтера их реализует. Печать индивидуальных металлических имплантатов — сложный технологический процесс, в котором собственно 3D-печать — лишь одно из звеньев. В настоящее время налажено несколько путей взаимодействия между врачами и компаниями, занимающимися 3D-печатью: это и совместная сетевая работа за компьютерами, и специальное программное обеспечение, в котором врач может загрузить файлы пациента и поставить задачу для инженера. Благодаря современным коммуникационным технологиям нет необходимости в присутствии самого 3D-принтера и работающих с ним сотрудников непосредственно в лечебном учреждении.
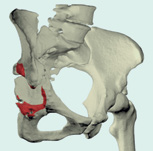
Особенно показательны современные технологии в реконструктивной хирургии таза и тазобедренного сустава. В сложных случаях КТ и МРТ не всегда могут дать все объемлющую картину разрушения тазовой кости, однако полноценная обработка DICOM изображений и создание 3D-моделей (виртуальной и реальной) позволяет в полной мере оценить дефекты и спланировать методы реконструкции (рис. 1).
|
A |
B |
C |
D |
Рис.1
Планирование операции с помощью 3D-моделирования:
А — 3D-модель дефекта; В — 3D-модель плана операции. Красным выделены зоны резекции; С, D — модель изделия после установки
|
A |
B |
Рис. 2
Анатомические модели
A — гипсовая модель; В — пластиковая модель
|
A |
B |
C |
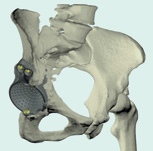
Рис. 3
Индивидуальный вертлужный компонент, напечатанный из титанового порошка
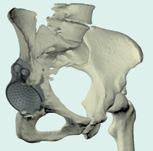
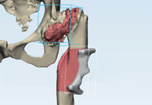
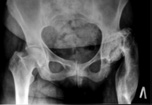
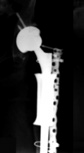
Анатомические модели таза пациента позволяют достоверно и наглядно оценить степень дефицита кости (рис. 2). Хирург может решить, что лучше — применить стандартные конструкции или напечатать индивидуальный имплантат, полностью соответствующий анатомии пациента. В последнем случае врач вместе с инженером планирует дизайн этого имплантата, после чего выполняется его печать и передача в лечебное учреждение (рис. 3, 4). С помощью аддитивных технологий возможно замещать не только околосуставные дефекты, но и диафизарные дефекты костей (рис. 5, 6).
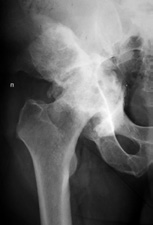 |
 |
Рис. 4
Рентгенологический результат лечения с применением индивидуально напечатанного вертлужного компонента у пациента с тяжелым посттравматическим дефектом вертлужной впадины
|
A |
B |
C |
D |
Рис. 5
3D-планирование операции:
A — до оперативного вмешательства; B — зоны резекции; C — модель изделия; D — модель после операции
|
A |
B |
Рис. 6
Рентгенологический результат тотального эндопротезирования тазобедренного сустава у пациентки со сложной врожденной и послеоперационной деформацией бедренной кости. Индивидуальный имплантат позволил восстановить длину и ось бедренной кости
Активно аддитивные технологии внедряются и в реконструктивную хирургию коленного сустава. При значительных дефектах бедренной и большеберцовой костей возможно очень точно спланировать операцию, а при необходимости — напечатать имплантат для замещения костного дефицита (рис. 7).
|
A |
B |
C |
Рис. 7
Планирование операции ревизионного эндопротезирования коленного сустава с помощью 3D-модели
С помощью 3D-печати можно создавать индивидуальные направители для резекции костей при эндопротезировании коленного сустава (рис. 8) и для корригирующих остеотомий.
 |
Рис. 8
Индивидуальные направители для тотального эндопротезирования коленного сустава (созданы компанией ООО «ИТК Эндопринт»)
Аддитивные технологии в травматологии и ортопедии не ограничиваются только реконструктивной хирургией таза, тазобедренного и коленного суставов. Они активно внедряются во все области, включая хирургию стопы, позвоночника, верхней конечности, челюстно-лицевую хирургию, нейрохирургию, вертебрологию. С развитием 3D-технологий уточняются показания к их применению.
Одним из основных ограничений применяемых современных методов визуализации является реализация точного компьютерного плана операции непосредственно в момент хирургического вмешательства. Очевидный метод решения данной проблемы — интеграция роботизированных и аддитивных технологий. Такие роботы уже существуют, но пока способны только на стандартизованные манипуляции. Однако в ближайшем будущем они смогут выполнять и резекции костной ткани под индивидуальные имплантаты.
Вторая перспектива — 3D-биопринтинг живых тканей и органов. Она также основана на интеграции многообещающих методик — тканевой инженерии и аддитивных технологий. Биопринтинг включает в себя размещение клеток на биосовместимой основе с использованием послойного метода генерации трехмерных структур биологических тканей. Уже существуют работы о биопечати костной и хрящевой тканей, и скоро наступит время, когда мы сможем создавать из клеток реципиента ткани и органы, доступные для клинического применения, что, вне всякого сомнения, произведет революцию в травматологии и ортопедии.